¿Son eficientes los hospitales públicos de Chile?
Definir "eficiencia" puede tener muchas acepciones. A modo global, uno puede conceptualizar este concepto como la medida de cuánto puedes hacer con unos determinados recursos. Sin embargo, esta forma de abordar la eficiencia centra mucho la mirada en la cantidad y no en la calidad. Este último elemento es fundamental en el ámbito de la salud, en donde los elementos de calidad son primordiales y son, muchas veces, más sentidos por la población.
Además, encontrar una forma de analizar y comparar a los hospitales en términos de eficiencia es complejo. En particular, considerando que Salud es una de las carteras con mayor gasto fiscal y nivel de crecimiento anual en nuestro país.
No solo eso, es relevante poder responder estas 2 preguntas: ¿Qué hospitales son más eficientes que otros? y ¿Cuáles son los determinantes de la eficiencia o de la ineficiencia de estos?
En este artículo no pretendo responder de forma definitiva estas 2 interrogantes (...lo siento), sino más bien, indagar en ciertos elementos que ayuden a comprender este fenómeno, pues lo considero relevante para tener un "mejor sistema público de salud".
Pues bien, introducirse en el tema de la eficiencia hospitalaria no es simple y como buen sistema complejo, está lleno de factores intervinientes, elementos emergentes y un sinfin de stakeholders involucrados. Listas de espera, capacidad resolutiva, seguridad clínica, gasto público, equilibrio financiero, productividad son conceptos que se nos viene a la cabeza cuando pensamos en analizar el nivel de eficiencia de un hospital.
Pero para simplificar un poco este tema (y poder empezar a entenderlo), me voy a centrar en un aspecto que considero interesante, casi obvio. Para abordar y medir la eficiencia hospitalaria debemos usar algún instrumento que logre capturar a toda la organización, ojalá, desde distintas perspectivas. Para esos fines y por temas más concretos, es que usaré el instrumento de evaluación de los establecimientos autogestionados en red (EAR), que si bien, es incompleto para comprender profundamente el grado de eficiencia de una organización es, al menos, un buen punto de partida.
Además, el usar este instrumento EAR tiene ciertas ventajas, como el que es un estándar nacional para analizar a cierto grupos de hospitales (de mediana y alta complejidad), lo evalúa la misma unidad todos los años (Subsecretaría de Redes Asistenciales del MINSAL en conjunto con la División de Presupuesto), es un elemento normativo (por lo que debiera existir cierto interés y motivación en lograr las metas) y, como mencioné antes, contiene diversos indicadores de distintos ámbitos: (1) Sustentabilidad financiera, (2) Eficiencia operacional, (3) Gestión asistencial en red y (4) Calidad de la atención.
En lo personal me ha tocado trabajar con este instrumento desde hace años, siendo referente de varios indicadores en las distintas instituciones públicas que me ha tocado trabajar. Algo relevante es que muchos de los indicadores definidos en el estándar para ser cumplidos requieren de:
- Un trabajo inter e intra departamental
- Un cierto nivel de liderazgo
- Documentación y registros
- Optimizar procesos internos y de coordinación
Para conseguir esos 4 aspectos, las organizaciones deben desarrollar un modelo de control de gestión adecuado y ser claros estratégicamente a la hora de impulsar mejoras o planes de ajuste.
Para comprender la forma de cálculo de los resultados, en el mismo documento del instrumento se detalla la metodología. Pero para efectos prácticos, cada indicador tiene un puntaje que va de 0 a 4 puntos (0 es malo, 4 es bueno). Al final, se calculan cuántos puntos obtiene un hospital del máximo posible y se mide en porcentaje de cumplimiento. Ese porcentaje debe ser igual o mayor a un 75% para considerarse como aprobado.
Nota: Hay algunos elementos de cumplimientos de ciertos artículos (16 y 18), pero que dejaré de lado por ahora para simplificar el análisis y porqué no dispongo de toda la información para todos los años analizados.
Pues bien, luego de toda esta introducción, vamos al grano...
Consideremos los últimos 4 años para hacer nuestros análisis. Es decir, del 2016 al 2019.
A esta altura me gustaría señalar que para conseguir los datos me llevó varios días y varias horas más para ajustar la información. Fue necesario realizar una serie de transformaciones de los datos, ya que se encontraban de forma distinta en cada revisión. Incluso fue necesario realizar PDF scraping y web scraping, ya que la información se encontraba en distintos soportes y documentos. Fue un real parto lograr obtener los datos y normalizarlos a un formato que me permitiera analizarlos. Esto de no tener acceso a los datos es algo que se repetirá a lo largo del artículo como verás.
Ok. A modo de mirada general, qué tenemos?
No te fijes solo en el porcentaje de cumplimiento. Analiza, también, la tendencia para cada servicio de salud.
La verdad es que hay bastante heterogeneidad no solo entre servicios de salud, sino que también dentro de cada uno de ellos. Esto suele ocurrir cuando se analizan datos a este tipo de nivel. La diversidad tiende a ser alta en muchos casos, no solo a nivel nacional, sino que también dentro de cada servicio de salud.
También es posible observar que hay servicios de salud que tienden a mantenerse en un nivel, ya sea bajo el estándar o por sobre éste. Pareciera ser que cuando los procesos son bien liderados y conducidos los resultados se mantienen a los largo de los años. Similar situación pasa al otro lado de la vereda.
Debo hacer un statement acá. Y es que cumplir los indicadores EAR no es simple. Muchos de ellos son bastante exigentes y requieren niveles elevados de liderazgo, compromiso, comunicación y control.
Intentando revisar los factores que influyen en que un hospital cumpla o no con los EAR, pensé que se podría hacer una correlación con el nivel de cumplimiento del estándar de Acreditación de Calidad.
Esta relación me pareció interesante de abordar, dado que permite comparar a las instituciones y la lógica detrás de este estándar es avaluar procesos transversales dentro de la organización.
Nota: realicé una revisión de todas las instituciones evaluadas EAR, registrando el porcentaje de cumplimiento total de acreditación informado por la Superintendencia de Salud en su web.
Pues bien, qué ocurrió?
No hay ninguna correlación entre los resultados EAR con los porcentajes de cumplimiento de acreditación.
 |
| Correlación de Spearman: -0,087 |
Uno esperaría cierto nivel de correlación, dada las lógicas detrás de cada instrumento, pero no es así.
Entonces decidí realizar un nuevo análisis de esta relación, pero comparando cómo se comportan las instituciones acreditadas vs las no acreditadas en cuanto al porcentaje de cumplimiento EAR.
Acá la cosa arroja algo interesante. Y es que las instituciones acreditadas en calidad presentan niveles más elevados de cumplimiento EAR (mediana 81,6%) que las que no están acreditadas (mediana 73,3%).
Es decir, si bien no hay correlación entre el nivel (%) de cumplimiento entre EAR con Acreditación, si pareciera haber segmentación entre las instituciones acreditadas de las que no.
Me pareció interesante analizar los resultados de los hospitales en virtud del cumplimiento de los indicadores EAR durante los 4 años revisados. Para estos fines, realicé un clustering basado en un modelo K-medias. Lo puedes ver a continuación...
Como puedes ver, los podemos agrupar en 9 clusters. Cada cluster agrupa a hospitales similares. Además, en palabras simples, los hospitales ubicados a la izquierda del grafico presentan un mejor desempeño que los de la derecha. Esta agrupación es consistente al revisar los datos disponibles. Del mismo modo y como vimos antes, existe bastante variabilidad en el desempeño de los hospitales. De todas formas, es posible observar que hay hospitales con un desempeño muy elevado respecto del resto, hay varios grupos centrales con un desempeño medio y 3 hospitales con un resultado menor en los indicadores EAR.
Pues bien, sería interesante analizar las agrupaciones y revisar qué elementos en común tienen esos hospitales que pudieran determinar sus resultados similares en los EAR. Son elementos organizacionales?, Son atributos de la población que atienden?, Hay elementos de desarrollo interno? Lamentablemente, no cuento con mayores datos para esa revisión.
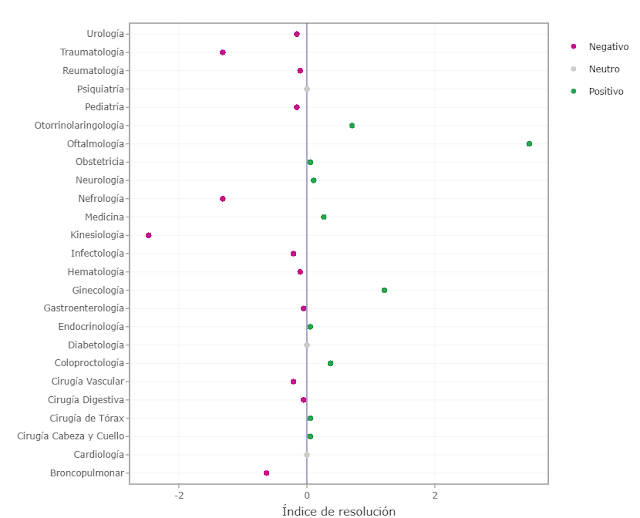
Dado todo lo anterior, decidí estudiar a los hospitales basándome en un proxy: el índice funcional (IF) e intentar buscar acercarme a explicar el comportamiento EAR.
Mi teoría es que un hospital con un buen resultado del IF sería un indicador de un buen desempeño general de la institución. Lo anterior en el entendido de que para tener un IF < 1 se requieren de procesos más o menos trabajados y de una serie de optimizaciones internas y de flujos, cosa similar que se requiere para cumplir los indicadores EAR.
Pues bien, no. No hay correlación. Tampoco para el resto de indicadores.
 |
| Correlación de Spearman |
Analizando un poco más en profundidad la medida de IF. Esta es una medida institucional. Es decir, que engloba a todos los egresos hospitalarios de la anualidad y los compara con la norma GRD. Pues bien, esto genera que se esconda la variabilidad interna de una institución, pudiendo existir áreas o servicios con un muy mal desempeño en cuanto a las estancias hospitalarias (que es lo que mide el IF), pero ya sea por un bajo volumen comparado de egresos no se evidencia en el IF general. También podría ocurrir que un hospital tenga muchos egresos con bajas estancias (como unidades de Ginecología, Maternidad o con alto número de cirugías mayores ambulatorias o de baja complejidad), lo que genera un efecto halo en el resultado total. De modo que hay que tomar el IF con cierto cuidado y es necesario desmenuzarlo para comprender bien su impacto. El análisis en conjunto con otros indicadores (como IEMA, outliers superiores o estancia media) pareciera ser relevante y quizás permita construir un modelo más adecuado de análisis. Sin embargo, esos datos no están disponibles para su revisión y son muy escasos e incompletos en la plataforma de Observatorio Ciudadano del MINSAL.
También hay una publicación ya algo antigua (de Universidad de Chile), pero que resulta interesante de todas formas por su metodología (Data Envelopment Analysis o DEA). Aún cuando por la temporalidad del estudio, se hace poco recomendable el compararlo con los datos que actualmente dispongo.
Entonces?
Pues bien, hasta hora no he logrado encontrar una buena respuesta a los factores que pudieran influir en la eficiencia hospitalaria. Lamentablemente...
La Comisión de Productividad realizó recientemente un estudio sobre el gasto hospitalario en Chile.
El documento es interesante en cuanto a su metodología y a la información que provee.
Como te señalé anteriormente, el equipo de investigación sufrió el mismo problema de acceso a los datos que yo. Es más, varios otros investigadores hacen referencia a esta misma situación como un elemento muy limitante al momento de realizar el análisis de la eficiencia hospitalaria.
Una de las conclusiones de la Comisión de productividad fue que "Un análisis estimativo acerca de las diferencias de eficiencia del gasto hospitalario de los
56 hospitales analizados (adscritos al sistema de registro GRD) y con datos publicados en
la plataforma del Observatorio Ciudadano del MINSAL en 2019, considerando los limitados
datos disponibles. Se detectaron brechas que van entre un 3% y hasta 93% entre aquellos
recintos más eficientes respecto a los menos eficientes en relación a su gasto por egreso
equivalente, considerando para las comparaciones (i) similares niveles de complejidad y (ii)
un tamaño similar de recursos gastados. A su vez, se identificó una tendencia a que esta
brecha aumenta su magnitud mientras menor es la complejidad de los hospitales
comparados, y mientras menor es el volumen del gasto hospitalario".
En definitiva, es necesario avanzar hacia un análisis más certero de los distintos elementos que pudieran determinar la eficiencia hospitalaria, además, de favorecer un sistema con mayores niveles de transparencia y accesibilidad a los datos. Y lo anterior es solo una parte, pues el sistema público salud no son solo los hospitales, es necesario abordar también a la atención primaria. Pero eso, será para otro artículo... si los datos lo permiten algún día.








Comentarios
Publicar un comentario